Installation des médecins : le Sénat propose une "troisième voie"
Rappelant que le problème des déserts médicaux concerne aujourd'hui une commune sur trois, le rapport d'information d'Hervé Maurey et Jean-François Longeot dessine une troisième voie qui penche en réalité pas mal vers une solution coercitive. Le rapport propose aussi de "renforcer l'association des collectivités territoriales à la politique de santé" et d'activer "l'ensemble des leviers susceptibles de libérer du temps médical dans les territoires".
Le groupe de travail du Sénat sur les déserts médicaux vient de remettre son rapport d'information. Ce groupe est coprésidé par Hervé Maurey, sénateur (Union centriste) de l'Eure, et Jean-François Longeot, sénateur (Union centriste) du Doubs. Également président de la commission de l'aménagement du territoire et du développement durable du Sénat, Hervé Maurey s'intéresse de longue date à la question des déserts médicaux. Ne cachant pas sa préférence pour des mesures coercitives sur l'installation des médecins, il est à l'origine de plusieurs propositions de lois ou amendements qui se sont toujours heurtés jusqu'à présent à l'opposition des ministres de la Santé successifs (voir nos articles ci-dessous de 2013, 2015 et 2017). Réagissant à la présentation, il y a plus de deux ans, du plan de lutte contre les déserts médicaux "Renforcer l'accès territorial aux soins", Hervé Maurey expliquait ainsi dans un communiqué publié le même jour que "les mesures annoncées ne régleront rien" (voir notre article ci-dessous du 19 octobre 2017).
"Scandale démocratique et rupture d'équité"
Ce nouveau rapport d'information sur la question – qui ne porte pas de titre, mais comporte quelques têtes de chapitres bien senties comme "Les déserts médicaux : scandale démocratique et rupture d'équité" – entend toutefois emprunter une "troisième voie de régulation de l'offre de soins", qui se situerait "entre une 'approche incitative', reposant sur des incitations financières nombreuses, dispersées et jamais évaluées, et une 'approche coercitive', qui vise à obliger les médecins à s'installer dans les déserts médicaux".
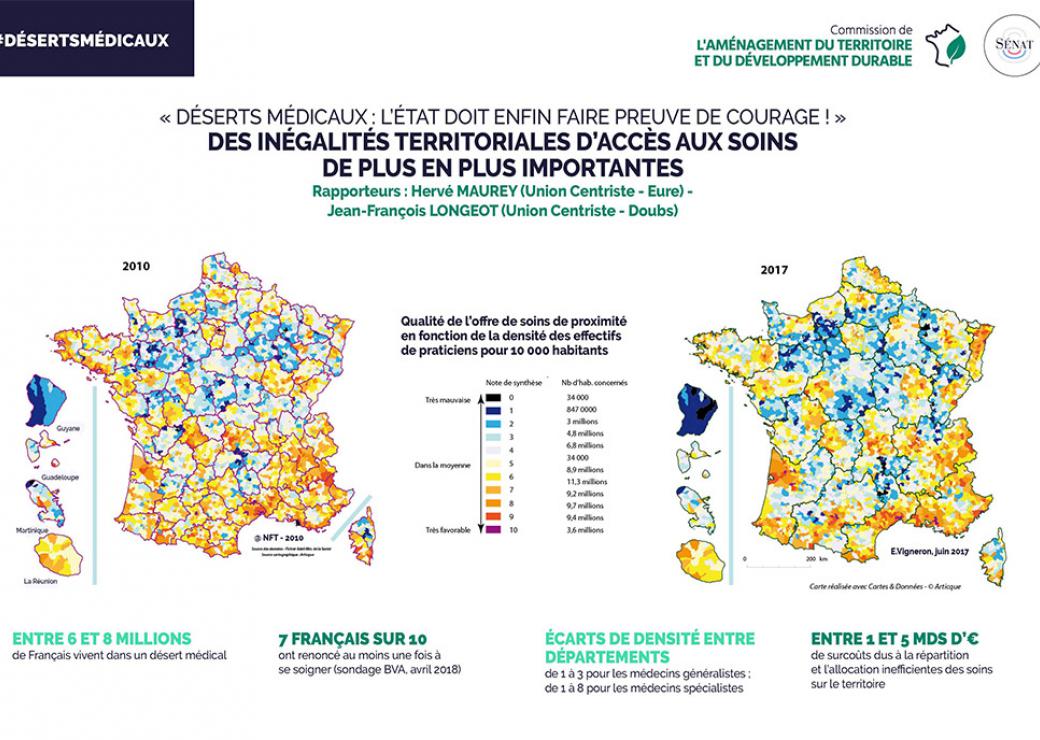
Sur le constat, largement partagé, le rapport rappelle que les déserts médicaux concernent aujourd'hui une commune sur trois et qu'entre 9% et 12% de la population française – soit entre 6 et 8 millions de personnes – vivent aujourd'hui dans un désert médical, même si le rapport reconnaît que l'expression "déserts médicaux" s'est imposée dans le débat public tout en souffrant d'"un problème de définition objective". Le rapport indique aussi que les écarts de densité médicale entre départements varient en moyenne de 1 à 3 pour les généralistes et de 1 à 8 pour l'accès aux spécialistes (avec même un rapport de 1 à 24 pour les pédiatres, même si le cas est particulier compte tenu du déclin de cette spécialité). Une infographie très parlante montre également l'évolution de l'offre de soins entre 2010 et 2017, avec l'apparition d'une grande ceinture sous-dense autour de l'Ile-de-France.
Plus original : le groupe de travail s'est efforcé de chiffrer le coût final de ces inégalités, qu'il évalue, en s'appuyant sur un rapport de la Cour des comptes, entre 900 millions et 3 milliards d'euros. Le Comité action publique 2022 (CAP 22), composé d'une quarantaine de personnalités et qui a rendu son rapport définitif en juin 2018, évalue même le surcoût à 5 milliards d'euros.
Pour un conventionnement sélectif
Face à ce constat, Hervé Maurey considère que "les incitations financières, privilégiées depuis 20 ans par l'État sans aucune évaluation, n'ont manifestement pas permis de résorber ou même de réduire les déserts médicaux, qui n'ont cessé de s'étendre". Le rapport estime les réformes intervenues depuis quinze ans "trop peu ambitieuses pour endiguer la croissance des inégalités territoriales d'accès aux soins". Conséquence aux yeux de Jean-François Longeot : "La situation n'est plus tenable, ni pour la population, ni pour les élus. Alors que les collectivités territoriales redoublent d'efforts pour attirer les médecins, l'État doit maintenant assumer sa responsabilité, afin de préserver la cohésion nationale".
Dans ces conditions, la "troisième voie de régulation de l'offre de soins" penche en réalité vers l'approche coercitive. Certes, il ne s'agit plus d'affecter d'office les étudiants diplômés, ni de les contraindre à exercer dans le ressort de leur université de formation – ce qui ne ferait qu'accélérer la fuite devant l'exercice libéral constatée chaque année par l'Atlas démographique du conseil de l'Ordre –, mais de reprendre la proposition d'un conventionnement sélectif dans les zones sur-dotées, sur le principe de "un départ, une arrivée". Selon le rapport, une telle mesure – qui existe déjà pour certaines professions paramédicales (mais ne souffrant pas d'un sous-effectif global) – "permettrait de renforcer l'accès aux soins dans tous les territoires, en réorientant progressivement les installations des médecins vers les zones intermédiaires et les zones sous-denses".
Repenser la gouvernance des ARS, mais comment ?
Au-delà de cette mesure phare, le rapport formule aussi sept autres recommandations. Il s'agit ainsi de procéder à un recensement et une évaluation d'ensemble de tous les dispositifs incitatifs à l'installation des médecins, d'engager "au plus vite" la négociation entre les médecins et l'assurance maladie sur la résorption des inégalités territoriales d'accès aux soins (prévue par un amendement introduit par le Sénat dans la loi Santé du 24 juillet 2019), ou encore "d'étudier l'opportunité" de concentrer dans les zones sous-dotées les stages de soins premiers en autonomie supervisée (Spasas, également prévus par la loi Santé pour les étudiants en dernière année de médecine générale). Autres recommandations : garantir le remboursement sans condition par l'assurance maladie des téléconsultations pour les patients dans les déserts médicaux, ou encore libérer du temps médical en approfondissant les partages de compétences et en envisageant de nouvelles extensions législatives de compétences pour certaines professions de santé.
A noter : pointant "une organisation de notre système de santé restée très jacobine", le rapport recommande aussi de "repenser l'organisation institutionnelle et la gouvernance des agences régionales de santé pour garantir une meilleure association des collectivités territoriales à la gouvernance de la politique de santé". Sur ce point, il considère la loi du 24 juillet 2019 comme "un rendez-vous manqué", même si son article 19 prévoit la présence de parlementaires dans les conseils territoriaux de santé (CTS), tandis que l'article 22 dispose que le directeur général ou le directeur de la délégation départementale de l'ARS présente au moins une fois par an, aux élus locaux de chaque département, le bilan de la mise en œuvre de la politique de santé sur le territoire du département. Toutefois, s'il préconise une révision "en profondeur" de l'organisation institutionnelle et la gouvernance des ARS, le rapport n'esquisse aucune autre piste sur le sujet.
Au final, le rapport du groupe de travail ne devrait pas tarder à se traduire par une nouvelle proposition de loi ou, à défaut, par des amendements lors du prochain projet de loi de financement de la sécurité sociale (PLFSS).